FUNZIONE URINARIA E PAVIMENTO PELVICO
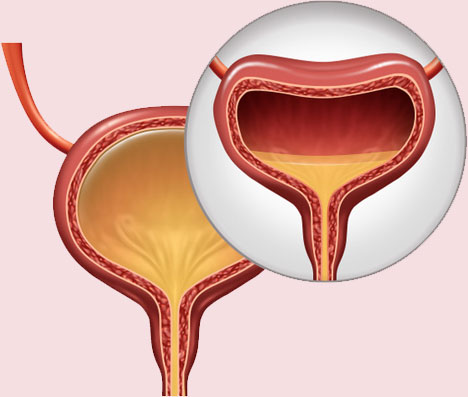 La funzione urinaria è svolta da reni e ureteri (alte vie escretrici) insieme a vescica e uretra (basse vie escretrici).
La funzione urinaria è svolta da reni e ureteri (alte vie escretrici) insieme a vescica e uretra (basse vie escretrici).
La vescica è il serbatoio delle urine che vengono continuamente prodotte dalle alte vie escretrici e che attraverso l’uretra vengono portate all’esterno durante una minzione.
I muscoli del pavimento pelvico circondano l’uretra costituendo lo sfintere uretrale interno e lo sfintere uretrale esterno.
Lo sfintere uretrale interno è involontario mentre lo sfintere uretrale esterno è sottoposto al controllo volontario permettendo di trattenere l’urina spostando a piacimento e in condizioni socialmente utili la minzione. Gli sfinteri sono deputati al mantenimento della funzione di riempimento vescicale.
La vescica internamente è rivestita dal muscolo detrusore deputato invece al mantenimento della funzione di svuotamento vescicale.
All’interno della vescica vi sono dei neurorecettori che informano il cervello sullo stato di riempimento vescicale.
La minzione è il processo di svuotamento della vescica dopo che questa si è riempita ed è sia un atto riflesso che un atto volontario.
Tramite un complesso sistema di nervi ed impulsi elettrici possiamo volontariamente controllare i muscoli del pavimento pelvico e quindi volontariamente possiamo contrarli o rilassarli.
I muscoli del pavimento pelvico quando si contraggono garantiscono la continenza urinaria in quanto chiudono lo sbocco uretrale.
Quando andiamo al bagno a mingere questi muscoli si rilassano e l’uretra di apre.
Nell’incontinenza urinaria vi è un alterato equilibrio tra la pressione vescicale e la pressione sfinteriale e, a seconda del meccanismo fisio-patologico, possiamo avere incontinenza urinaria da sforzo ( perdita di urina con sforzo, movimento, spostamenti, cambi di posizioni ecc.) oppure incontinenza urinaria da urgenza ( perdita di urina accompagnata da stimolo impellente e non controllabile).
FUNZIONE FECALE E PAVIMENTO PELVICO
 La funzione fecale è coordinata da processi volontari e involontari ed è svolta fondamentalmente dal tratto terminale del tubo digerente.
La funzione fecale è coordinata da processi volontari e involontari ed è svolta fondamentalmente dal tratto terminale del tubo digerente.
I movimenti propulsivi del colon determinano, una o più volte al giorno, l’arrivo delle feci in ampolla rettale che si distende aumentando anche la pressione all’interno.
Il riempimento dell’ampolla rettale provoca il rilasciamento dello sfintere anale interno (involontario) consentendo quindi al materiale fecale di passare nella parte inferiore del retto (il canale anale).
Qui le cellule sensitive presenti (recettori) consentono il riconoscimento della natura del materiale (solida o gassosa).
La contrazione od il rilasciamento dello sfintere anale esterno (volontario) e del muscolo puborettale (fascio del muscolo elevatore dell’ano, parzialmente volontario) apre o chiude l’ano, consentendo od impedendo così alle feci di uscire.
Quando il soggetto decide di defecare, al rilasciamento dei muscoli della continenza, si associa un aumento della pressione addominale (realizzato dai muscoli della parete addominale e dal diaframma respiratorio, che vengono a costituire il “torchio addominale”).
La continenza delle feci è quindi assicurata dal sistema sfinteriale, dal muscolo puborettale, dalle proprietà elastiche del retto, che si adatta al contenuto fecale, dalla consistenza delle feci.
Viene considerato normale un numero di evacuazioni comprese tra 2 volte al giorno e 2 volte alla settimana.
IL RUOLO DEL PAVIMENTO PELVICO È FONDAMENTALE NELLA SESSUALITÀ DELLA DONNA E DELL’UOMO
 Nella donna, i muscoli pelvi-perineali, circondando il canale vaginale, permettono la penetrazione vaginale, lasciandosi distendere durante tale momento.
Nella donna, i muscoli pelvi-perineali, circondando il canale vaginale, permettono la penetrazione vaginale, lasciandosi distendere durante tale momento.
Inoltre sono coinvolti nella fase dell’orgasmo con l’attivazione riflessa di contrazioni ritmiche ripetute.
La sessualità è una funzione complessa e coinvolge l’aspetto fisico-biologico e quello psico- relazionale.
In entrambi i sessi i diversi eventi della funzione sessuale vengono distinti in quattro fasi:
- desiderio
- eccitazione
- orgasmo
- risoluzione / soddisfazione.
Nella funzione sessuale maschile la porzione muscolare del pavimento pelvico partecipa al meccanismo di erezione e di eiaculazione attraverso l’attività contrattile.
Una disfunzione dei muscoli del pavimento pelvico può causare alterazione dell’eccitazione, una scarsa soddisfazione sessuale, riduzione della sensibilità e del piacere e anche dolore.
Il parto vaginale, un intervento chirurgico, comorbilità uro-genitali e proctologiche sono altresì condizioni che possono modificare la competenza del muscolo elevatore dell’ano dando luogo a disfunzioni sessuali sia maschili che femminili.
IL RUOLO DEL PAVIMENTO PELVICO NELLA GRAVIDANZA E NEL PARTO
 La gravidanza e il parto richiedono un impegno enorme alla donna dal punto di vista muscolo-scheletrico e possono rappresentare due momenti delicati per l’insorgenza di alterazioni della statica pelvica e di turbe vescico-sfinteriche.
La gravidanza e il parto richiedono un impegno enorme alla donna dal punto di vista muscolo-scheletrico e possono rappresentare due momenti delicati per l’insorgenza di alterazioni della statica pelvica e di turbe vescico-sfinteriche.
Il pavimento pelvico durante la gravidanza e il parto ha le seguenti funzioni:
- contenere la gravidanza durante i 9 mesi della gestazione
- passaggio del feto al momento del parto
Durante la gestazione e il parto, anche se avviene in modo fisiologico, questi muscoli sono sottoposti ad un notevole stiramento ed è perciò frequente andare incontro a lesioni che si possono manifestare a distanza di anni, compromettendo il normale sostegno dei visceri pelvici (prolasso e incontinenza). E’ certo che durante i 9 mesi della gravidanza il corpo della donna va incontro a una serie di modificazioni e di adattamenti:
MODIFICAZIONI GRAVIDICHE:
Ormonali
La modificazione nella produzione di ormoni (relaxina, estrogeni e progesterone) attua:
- un eccessivo aumento corporeo con ritenzione di acqua in tutti i tessuti e un aumento dei depositi adiposi
- un aumento di volume e peso dell’utero con lo sviluppo del feto
- alterazioni del collagene che si traduce in un maggiore rilassamento dei legamenti che prepara ad ammorbidire i tessuti per agevolare il momento del parto.
Scheletriche
Durante la gravidanza si ha uno spostamento del baricentro, dovuto al cambiamento di peso e di forma.
Si accentuano la:
- cifosi dorsale
- lordosi lombari
Con conseguenti alterazioni delle iperpressioni addominali che si dirigono verso una zona particolarmente debole in gravidanza, il perineo anteriore.
Per mantenere l’equilibrio la donna sposta all’indietro le spalle e tende ad estendere la testa (superbia della gravida).
Lo spostamento del baricentro comporta così un cambiamento nella distribuzione del peso corporeo che interessa anche le articolazioni pelviche , i muscoli e i legamenti che sono costretti a compiere uno sforzo maggiore per mantenere il corpo in posizione eretta.
Questi cambiamenti della postura possono causare disfunzioni biomeccaniche a livello del bacino e della colonna come:
- mal di schiena
- sciatalgie
- dolore alle articolazioni
- stitichezza
- diarrea
- incontinenza
- ipertensione, ecc.
Nell’organismo umano esiste un rapporto di interdipendenza tra struttura e funzione quindi tra sintomatologia che si presenta a livello muscolo-scheletrico e quella che si manifesta a livello del sistema vegetativo.
Vagina, perineo e vulva
La gravidanza aumenta i processi di imbibizione ed edema che rendono i tessuti più morbidi e soffici e facilmente allungabili.
L’utero aumenta di volume e peso (970 gr) soprattutto a livello del fondo. La cervice si ispessisce a causa dell’aumentata vascolarizzazione e del contenuto di acqua, costituendo una barriera contro le infezioni grazie anche al muco denso che ne ostruisce il canale (tappo mucoso).
A gravidanza avanzata, in risposta alle aumentate contrazioni preparatorie indolori (contrazioni di Braxton Hicks), la cervice va incontro ad un processo di “maturazione”, diventando più molle e di consistenza pastosa.
La vagina, per effetto degli estrogeni, è più elastica e vascolarizzata.
L’epitelio di rivestimento vaginale si ispessisce, con un cambiamento dell’ecosistema e un abbassamento del pH.
Una leucorrea è quasi sempre presente dal 2° trimestre di gravidanza e, se non associata a sintomi fastidiosi, non deve destare preoccupazione.
La conseguenza di questa morbidezza si traduce anche in un aumento progressivo dei sintomi di urgenza e frequenza urinaria anche a causa della maggiore assunzione di liquidi, responsabile quindi di un’aumento della diuresi sopratutto nel secondo trimestre di gravidanza.
In gravidanza si ha un aumento di circa il 50 % dell’attività renale con conseguente maggiore necessità di urinare dovuta anche alla pressione dell’utero gravido sulla vescica ed alla congestione della mucosa vescicale.
La sintomatologia riferibile al basso tratto urinario nel corso della gravidanza può presentarsi con:
- aumento della frequenza minzionale ( > a 4-6 volte al giorno che aumenta notevolmente nel corso del III°trimestre)
- ma è possibile anche rilevare una difficoltà alla minzione per l’effetto compressivo dell’utero gravidico con conseguente deficit al rilassamento dell’uretra durante lo svuotamento.
Il parto
Ogni donna dovrebbe essere informata dell’importanza funzionale del perineo e di quanto il suo corretto utilizzo possa aiutare a diminuire le complicanze immediate e le sequele a distanza che il parto può comportare.
Il pavimento è costituito da 3 piani:
- perineo profondo ( muscolo elevatore dell’ano) che con i suoi 3 fasci si direziona e poggia direttamente sul coccige ( rare anococcigeo).
Il perineo profondo guida la discesa del bambino durante il travaglio e il parto. In particolare il fascio pubico dell’elevatore dell’ano, che circonda la vagina, è il principale induttore della flessione e della rotazione della testa fetale durante il periodo espulsivo del parto; - perineo mediano ( diaframma pelvico o trigono uro-genitale), fondamentale nella dinamica della minzione, e può essere contratto o stirato anche durante il travaglio;
- perineo superficiale ( dove si interviene in caso di episiotomia!), ed è la parte più visibile del perineo e più sottocutanea. Durante travaglio le contrazioni spingono il bambino verso il basso e verso il piccolo bacino e la testina del bimbo si appoggia sul perineo iniziando a premere. Inizia il periodo espulsivo e tutti i muscoli del pavimento pelvico guideranno i movimenti di rotazione della testa del bambino che cercherà la posizione migliore per nascere:
• le fibre muscolari del perineo diventeranno da orizzontali a verticali
• il perineo si allunga
• una sorta di peristalsi spinge il tuo bambino dall’interno verso l’esterno
• il perineo è completamente aperto
• il tuo bambino sta per uscire!
Modificazione delle forze endoaddominali in gravidanza (da Bourcier A. Il pavimento pelvico, Parigi Vigot 1992).
Dunque tutti questi piani muscolari vengono allungati e stirati e si verifica una situazione pelviperineale a volte sfavorevole per queste strutture.
Ma non dimentichiamo che anche le strutture legamentose e ossee vengono modificate da questo processo principalmente guidato dal sistema nervoso vegetativo che lavora per mezzo di riflessi automatici.
Le alterazioni del bacino e dei muscoli del pavimento pelvico possono impedire a questi riflessi di attivarsi nei tempi e nei modi corretti.
E’ fondamentale che durante tutta la gravidanza queste strutture vengano controllate e mantenute funzionanti.
Importanti momenti di “rispetto” verso il perineo è sicuramente sono:
la gravidanza
il parto
il post-parto
il puerperio.
L’area perineale è un distretto ad alta tensione emotiva ed è per questo importante dare il giusto valore a questa zona educando la donna a porre più attenzione al proprio perineo.
Prepararsi alla gravidanza e al parto è elemento necessario e fondamentale per limitare i danni e anche se non vi sono stati problemi durante il parto e non ci sono stati traumatismi apparenti, si verifica comunque e sempre una diminuzione della forza muscolare perineale, e questo è di per sé motivo valido per iniziare un percorso riabilitativo in gravidanza.
PAVIMENTO PELVICO E FUNZIONE STATICA
 Il pavimento pelvico è un’unità anatomo-funzionale composta da muscoli (sistema di sostegno) e da legamenti ( sistema di sospensione).
Il pavimento pelvico è un’unità anatomo-funzionale composta da muscoli (sistema di sostegno) e da legamenti ( sistema di sospensione).
La funzione relativa alla statica pelvica viene fornita sia dai muscoli (sistema di sostegno) che dai legamenti (sistema di sospensione) e consiste nella capacità di mantenere in sede gli organi contenuti nella bassa pelvi:
- vescica
- uretra
- utero
- canale vaginale
- retto
- canale anale.
Il sistema di sostegno è un intreccio di fasci muscolari che chiude in basso il bacino, dal pube al coccige e lateralmente dagli ischi.
Esso funge proprio da pavimento, da supporto, con la funzione di contrastare le iperpressioni intra- addominali che si verficano durante le attività di vita quotidiana come tossire, starnutire, muovere il busto, alzarsi, sedersi, sollevare un peso, fare attività fisica, ecc.
Il compito, da parte dei muscoli del pavimento pelvico, di mantenere in sede i visceri è coadiuvato dall’attività del sistema di sospensione e cioè dai legamenti.
I legamenti apportano un’importante contributo al mantenimento della statica pelvica in quanto sono considerati il sistema di ancoraggio e fissità dei visceri con la parte ossea del bacino ma anche tra un organo e l’altro.
Nella foto in basso la nave rappresenta i visceri: vescica, utero e retto.
Il mare costituisce il supporto muscolare e cioè il pavimento pelvico (sistema di sostegno), mentre gli ormeggi che tengono ancorata la nave al porto rappresentano i legamenti (sistema di sospensione).
In assenza di un pavimento pelvico tonico e funzionale la nave potrebbe reggere per un periodo di tempo ma lungo andare, anche a causa di gravidanza, parto, menopausa, stitichezza, obesità, genetica e scorrette abitudini, la nave (vescica, utero e retto) potrebbe non essere ben sostenuta e scendere verso il basso sviluppando un prolasso degli organi pelvici.
Nella vita quotidiana vi sono un certo numero di errori come nel caso della presa in carico della stipsi, nella rieducazione perineale, nell’accompagnamento al parto fisiologico, nel post-parto e nello sport, che danneggiano e/o aggravano questa situazione.
PAVIMENTO PELVICO E FUNZIONE BIOMECCANICA
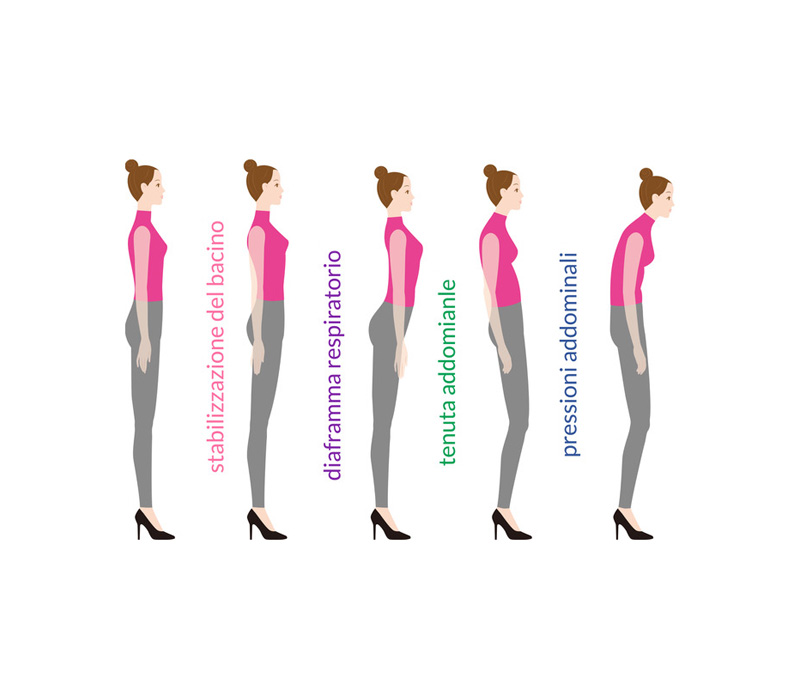 La funzione biomeccanica viene considerata di fondamentale importanza in quanto la pelvi è parte integrante di un complesso sistema che contrae stretti rapporti sia con la parte superiore del corpo (colonna vertebrale) che con quella inferiore (arti inferiori).
La funzione biomeccanica viene considerata di fondamentale importanza in quanto la pelvi è parte integrante di un complesso sistema che contrae stretti rapporti sia con la parte superiore del corpo (colonna vertebrale) che con quella inferiore (arti inferiori).
Muscoli e legamenti del pavimento sono ancorati alle ossa del bacino e sono considerati stabilizzatori del bacino stesso.
I rapporti con la colonna vertebrale avvengono attraverso la zona lombo-pelvica e l’articolazione sacro-iliaca mentre i rapporti con gli arti inferiori tramite l’articolazione dell’anca.
Pavimento pelvico, bacino, pube, articolazione sacro-iliaca, colonna vertebrale, articolazione
dell’anca e arti inferiori cooperano quindi insieme per assicurare stabilità al corpo assicurando:
– mantenimento della stazione eretta
– corretta deambulazione
– completo e funzionale movimento lombo-sacrale
– sinergia con i muscoli del pavimento pelvico
– sinergia con i muscoli della fascia addominale
– contenimento dei visceri all’interno della cavità addomino-pelvica.
Il pavimento pelvico per svolgere tutte le sue funzioni (sfinteriale, sessuale, riproduttiva e statica), deve essere non solo forte e non solo tonico ma anche e sopratutto elastico e adattabile.
Solo così il movimento diventa armonico, preciso e funzionale.